החיסון כנגד אבעבועות שחורות הפך לסמל של ניצחון החיסון על המחלה ומיגורה מן העולם, שלא בצדק. הנתונים שנאספו לגבי המחלה ודרכי הטיפול בכל מדינה ומדינה מצביעים על תרומה שולית מאד לחיסון במלחמה במגיפות של סוף המאה ה-19 ותחילת המאה ה-20, לרבות אבעבועות שחורות. מדינות שונות אשר נקטו צעדים שונים, קיבלו את אותה התוצאה ללא קשר לרמת חיסון האוכלוסייה. ממצאים אלו מציבים סימן שאלה על התייחסות העולם לתרומת החיסון במיגור מחלת האבעבועות השחורות, ומעמידים באור מאד שלילי את תועלת החיסון לעומת הסיכון הכרוך בו.
מורשת הקרב של החיסונים שואבת מסיפור הגבורה על מיגור מחלת האבעבועות השחורות (Smallpox), המחלה היחידה שאינה קיימת יותר מבין המחלות שכנגדן פותח חיסון מעולם.
בכנס ה-33 של ארגון הבריאות העולמי, בשנת 1980, הוכרזה המחלה כעל מחלה שמוגרה מן העולם. לבקשת הנהגת ארגון הבריאות העולמי, ההיסטוריה של המחלה, על המאמצים למיגורה, תועדו בספר בן 1,793 עמודים – המסמך המונומנטלי המספר את סיפורה של מחלת האבעבועות השחורות[1]Smallpox and its Eradication, F. Fenner, D. A. Henderson, I. Arita, Z. Jezek, I.D. Ladnyi, HISTORY OF INTERNATIONAL PUBLIC HEALTH, No. 6, WHO 1988. כל המידע במאמר זה מובא מספר זה, אלא אם צוין מקור אחר.
מחלת האבעבועות השחורות ותפוצתה
מחלת האבעבועות השחורות מתועדת בערך משנת 1000 לספירה. יתכן שמגפות בעת העתיקה, למעלה מ-1000 שנים לפני הספירה, קשורות לנגיף המזוהה עם המחלה, אם כי זה איננו וודאי. המחלה הייתה נפוצה בכל העולם, בדרגות שונות.
בתחילת המאה ה-20, בוצעה לראשונה ההבחנה בין שני סוגים של מחלה: מחלה "קלאסית" שבה שיעור התמותה עומד על 5% עד 25% (variola major), ומחלה קלה יחסית, הרושמת שיעור תמותה של כ-1% או פחות (variola minor).
מה גם שהמחלה מסווגת למספר סוגים, המאפיין הקליני המזוהה עם המחלה הינו התפשטות של פריחה דמוית שלפוחיות עגולות, המתפתחת בהדרגה עד לשיא ביום ה-10 ונמשכת בד"כ עד היום ה-16 של המחלה. מהלך המחלה עשוי להיות מלווה בחום, הקאות ושלשולים. זמן דגירת הנגיף עומד על כ-12 ימים, ולאחריו מתחיל החום לעלות כאשר במשך שלושת הימים הראשונים להופעת התסמינים, הנגיף נוכח במחזור הדם (Viremia) דבר המלווה בחום גוף גבוה. בחלק מהמקרים עשוי להתפתח זיהום חיידקי משני על מצע השלפוחיות החשופות. החל מהיום ה-16 למחלה, פצעי השלפוחיות יחלו להגליד וחום הגוף יתייצב בהדרגה על רמתו הנורמלית. תמותה מהמחלה מתרחשת בד"כ בימים ה-10 עד ה-16 של המחלה.
במחצית הראשונה של המאה ה-20, המחלה ה "קלאסית" הייתה נפוצה בעיקר באסיה ובאפריקה, בעוד שהמחלה הקלה יותר, Variola Minor, הייתה נפוצה במספר מדינות באירופה, צפון ודרום אמריקה, וגם באפריקה.
תחילת עידן החיסונים בעידן המודרני
לאורך המאה ה-18, רווחה ההשערה שחולבות פרות חלו פחות באבעבועות שחורות, בשל חשיפתן לשלפוחיות מחלת אבעבועות הפרה (Cowpox). מספר מטפלים אף ביצעו פעולה של החדרת המוגלה משלפוחיות המחלה אצל הפרה, לתוך פצע אותו חרצו בגופם של מטופליהם, וטענו כי פעולה זו מונעת תחלואה במקרים רבים.
בשנת 1796, אדוארד ג'נר, רופא כפרי באנגליה, ביקש להוכיח שפעולה זו אכן מעניקה חסינות מפני מחלת האבעבועות השחורות באדם. מספר חודשים לאחר פעולת ה "חיסון" הנ"ל, החדיר ג'נר את המוגלה מידה של שרה נלמס (כמייצג את מחלת האבעבועות השחורות) לתוך ידו של ילד בשם פיפס. משפיפס לא הפגין תסמינים קליניים של מחלת האבעבועות השחורות, הסיק ג'נר כי הילד היה מוגן מהמחלה בשל ה "חיסון" המוקדם אותו קיבל מהמוגלה אשר הופק משלפוחיות הפרה.
לאחר שנתיים החל לחסן ג'נר מספר ילדים, ופרסם את ממצאיו.
ההבטחה שיש מזור למחלה הנוראה דחפה לאימוץ נרחב של שיטת חיסון זו ברחבי אירופה. חיסונים המוניים התאפשרו באמצעות העברת המוגלה מאדם לאדם, לאחר שלמחוסן הוחדרה המוגלה מהפרה.
בעיות עם החיסון של ג'נר
בצד האימוץ הנרחב של החיסון החדש, נרשמו בעיות רבות עם החיסון. למרות שג'נר טען כי חיסון אחד יעניק הגנה לכל החיים, התברר שזה לא מה שקרה. בנוסף, היה מחסור בפרות חולות שיספקו את חומר החיסון, וגם דווחו מקרים של זיהום בחומר החיסוני מהפרות.
גם כאשר חיסנו מאדם לאדם (ולא ישירות מהפרה), צצו בעיות אחרות של זיהומים אחרים שעברו מהאדם המחסן לאדם המחוסן, כמו צהבת B ועגבת.
במהלך עשרות השנים בהן נעשה שימוש בחיסונים אלו, נרשמו פגיעות נרחבות באוכלוסיות מחוסנות. במקרה אחד, בעיר ריוולטה באיטליה, 44 מ-63 ילדים שחוסנו נדבקו בעגבת מהאדם המחסן (נותן המוגלה). חלק מהילדים מתו, וחלק העבירו את העגבת לאמותיהם ולאחיות.

ההתנגדות לחיסונים
בצד הפצת שיטת החיסון באירופה, קמו מתנגדים, הן רופאים ומלומדים אשר מתחו ביקורת על ג'נר, והן בקרב הציבור הרחב שהביע התנגדות על רקע דתי ואידאולוגי. התנגדות בשל הסיכון הכרוך בפעולת החדרת המוגלה לחתך בעור המתחסן עדין לא הייתה ניכרת.
חוקים המחייבים התחסנות נחקקו באנגליה בין השנים 1840 עד 1871. החוקים נאכפו בנוקשות וגררו קנסות חוזרים ונשנים על הורים שלא חיסנו את ילדיהם, עד כדי שלילת רכוש ההורים ומכירתו. מאוחר יותר, חוקים דומים נחקקו במדינות שונות, לפיהם פעוטות בני 3 עד 6 חודשים חויבו להתחסן.
החברה להתנגדות חיסונים בכפייה בלונדון, אשר נוסדה בשנת 1870, הייתה לארגון הרשמי הראשון שנאבק בחובת חיסונים. אחריו התחזקה ההתנגדות, התרחבה לשכבות שונות בחברה, וכללה דיון ציבורי ושיח עם הממשלה.

הפגנה נגד כפיית חיסונים, קנדה, 1919. צילום: William James.
מתוך הספר Dissolving Illusions: Disease, Vaccines and the Forgotten History, Dr. Suzanne Humphries, MD, and Roman Bystrianyk
הכחשת תופעות הלוואי מהחיסונים
בקרב התומכים בחיסונים, הייתה התכחשות לאפשרות שהחיסונים בעצמם עלולים לפגוע. נראה ששורשי הקיבעון המחשבתי לפיו "החיסונים בטוחים" נעוץ בהתלהבות הגדולה מהחיסונים ואי הרצון להודות בסיכונים. למשל, במהלך הרבעון הראשון של המאה ה-20 נרשמו באנגליה 103 מקרי מוות "הקשורים לחיסון" מתוך 4,275,109 מנות חיסון ראשוני שניתנו. העמדה הרשמית של רשויות הבריאות הייתה כי "הילד מת ממחלה אותה נשא עוד לפני שהתחסן, ושיש לשייך את המוות שלו למעשה למחלה אחרת, ולא לחיסון".
יחד עם זאת, נרשמו תופעות לוואי בדרגות חומרה שונות, לרבות מקרי מוות, לאחר החיסון. אחד הסיבוכים החל מתופעה שנקראה "ווקסיניה" (Vaccinia), בה הפצע במקום ההזרקה הולך וגדל, עד למות המתחסן.
גם תופעות לוואי נוירולוגיות דווחו לאחר החיסון, ואף זכו לשם: "דלקת המוח לאחר חיסון" (Postvaccinial Encephalopathy ).
למרות שנשים בהריון עלולות היו לאבד את העובר לאחר קבלת חיסון במהלך ההיריון, מעט מאד מקרים שכאלו דווחו לאורך השנים. ג'נר עצמו דיווח על מקרה שכזה כבר בשנת 1908, אולם עד שנת 1978 דווחו בספרות הרפואית רק 28 מקרים שכאלה.
מה היתה תרומתו של החיסון נגד אבעבועות שחורות להיעלמות המחלה
על תרומתו האפשרית של החיסון נגד אבעבועות שחורות, על גלגוליו השונים מאז בוצע על ידי החדרת מוגלה מפצעי פרות לחתך ביד, ניתן ללמוד בעיקר מבחינה של שלושה היבטים.
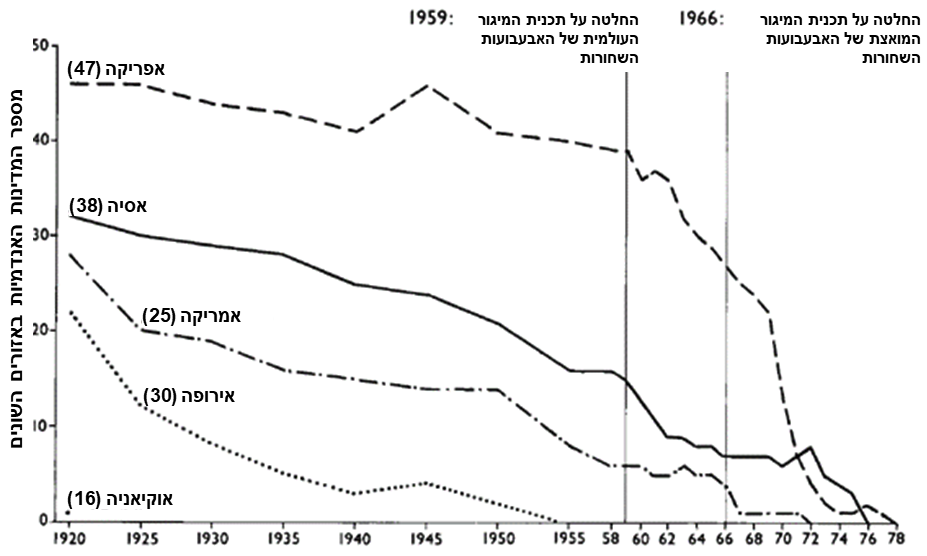
תפוצת מחלת האבעבועות השחורות בעולם לפי אזורים, 1920-1978
יעילות החיסון
עד סוף שנות השישים של המאה ה-20, איכות החיסון הייתה ירודה ביותר. רק בשנת 1966, הפקיד ארגון הבריאות העולמי, כחלק מההיערכות למסע מיגור המחלה בעולם, את הבדיקות של איכות החיסון בידי מעבדה מסחרית אחת בקנדה. מתוך 35 אצוות שנשלחו למעבדה זו לבדיקה ממדינות שונות ברחבי העולם, נמצא ש "לא יותר מ- 10% מהחיסונים שהיו בשימוש במדינות אנדמיות עמדו בקריטריונים של ארגון הבריאות העולמי, כאשר איכות אצוות הניסוי הייתה בלתי מספקת באותה המידה" (עמ' 548).
השיפור באיכות החיסון החל רק משנת 1969 ואילך. בין השנים 1967 עד 1972, יעילות ראשונית של החיסון הייתה בלתי מספקת ב- 47% מהמקרים, בעיות יציבות טמפרטורה (חום) של החיסון עצמו ב- 43% מהמקרים, וספירה בקטריאלית ב- 10% מהמקרים. החל משנת 1973, היעילות הראשונית הייתה בד"כ מספקת, אם כי בעיות עמידות בטמפרטורה המשיכו ללוות את החיסון מדי פעם (עמ' 560). אם נביט בתרשים הנ"ל נוכל לראות שבשנת 1973, השנה שבה החיסון החל להפגין יעילות ראשונית, המחלה כבר היתה מאחורינו למעשה – בכל העולם.
עם זאת, יש להניח שלחיסון הייתה תרומה בהפחתת מקרי התחלואה, וזאת משני טעמים:
לפי נתוני התחלואה בארה"ב, בין השנים 1919-1928, נראה שיש מתאם בין המדינות בהן חלה חובת חיסונים לבין שיעורי התחלואה במדינות אלה. ככל שחובת החיסונים הייתה הדוקה יותר – כך נרשמו פחות מקרי תחלואה (עמ' 332):
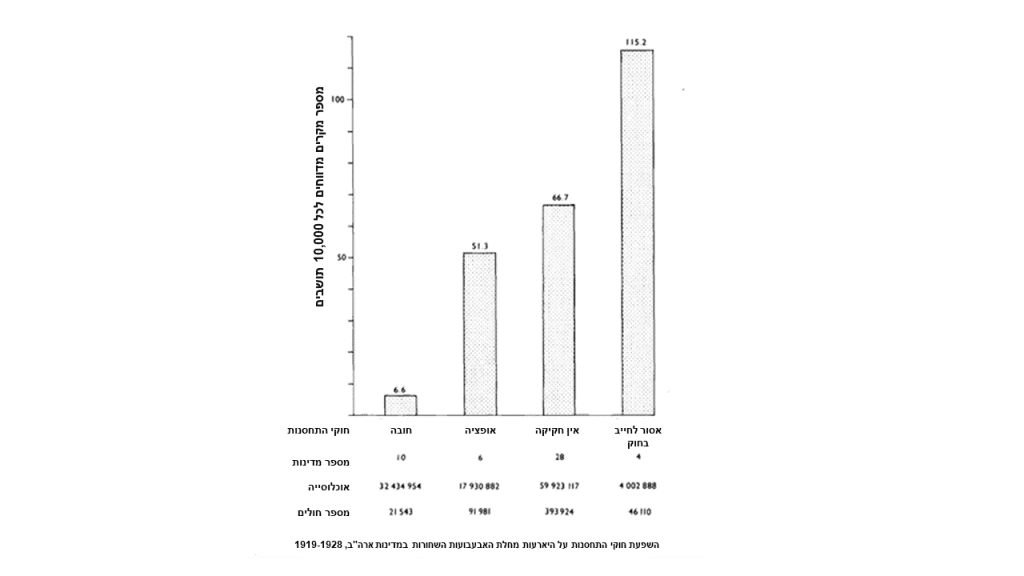
השפעת חוקי התחסנות על היארעות מחלת האבעבועות השחורות במדינות ארה"ב, 1919-1928
דבר שני, בניגוד לטכניקות המודרניות המשמשות ביצור חיסונים, העברת מוגלה ישירות מהפרה (או דרך אדם אחר) לאדם המתחסן, מחקה בצורה הקרובה ביותר הדבקה טבעית, ולכן יש להניח כי המערכת החיסונית מופעלת באופן מלא. המדד ליעילות מחקרית ביצור חיסונים מודרניים הינו מספר הנוגדנים הנמדדים בדם לאחר מתן החיסון. חיסונים חדשים אלו מעלים את רמת הנוגדנים בדם באמצעות אדג'ובנטים חזקים, ללא הפעלת המערכת החיסונית המלאה, הכוללת גם תאי מערכת החיסון מסוג T. זו הסיבה לדעיכת הזיכרון החיסוני לאחר מתן חיסון מלאכותי, לעומת זיכרון חיסוני הנשאר לשנים רבות לאחר מחלה טבעית. בעוד שאנו יודעים שיצור נוגדנים לכשעצמו באמצעות חיסונים אינו מבטיח הגנה מפני המחלה, חשיפה טבעית לגורם המחלה, כמו שנעשה עם חיסוני האבעבועות השחורות, עשוי להבטיח חסינות אפקטיבית.
הכיסוי החיסוני
במקומות מסוימים הכיסוי החיסוני היה כל כך נמוך, כך שלא ניתן להעניק לחיסון קרדיט משמעותי בתרומתו לירידה בתחלואה:
באוסטרליה, חלה חובת חיסון אבעבועות שחורות ב- 2 מתוך 6 מדינות בלבד, ובכל אוסטרליה חוסנו רק כ- 30% מכל הילדים שנולדו בין השנים 1860 ועד 1910. בשתי המדינות בהן חלה חובת חיסון, הקלות בלשון החוק אפשרו לפחות ילדים להתחסן ושיעור ההתחסנות במדינות אלו ירד לפחות מ- 10% מהילדים עד שנת 1923.
בניו-זילנד המצב היה דומה: "האיום מעולם לא נחשב כאיום משמעותי על מנת להפעיל אמצעי חזק כמו חובת חיסונים, שלא היו פופולאריים, וגם ההתפרצות הגדולה של אבעבועות שחורות מינורית בין השנים 1913-1917, לא הייתה מספיק משמעותית כדי שהפרלמנט יחייב חובת התחסנות". עד שנות השישים המאוחרות, חובת ההתחסנות כבר בוטלה במרבית מדינות אירופה ומדינות ארה"ב (עמ' 310).
באינדונזיה, מאז שנת 1933 שיעור ההתחסנות היה 10% באוכלוסייה, ובשנת 1937 המחלה חדלה להיות אנדמית. מאז נרשמו התפרצויות מקומיות עם ירידה משנת 1951. התוכנית למיגור אבעבועות שחורות החלה בשנת 1967, אך המחלה נותרה אנדמית למרות זאת, עד שנת 1972, בה הפסיקה להיות אנדמית (בפעם השנייה) (עמ' 344).
דעיכת המחלה ללא התערבות עם החיסונים
מספר המדינות בהן המחלה היתה נפוצה, יורד בהתמדה לאורך המחצית הראשונה של המאה ה-20, הרבה לפני תוכניות המיגור העולמיות עליהן הכריז ארגון הבריאות העולמי בשנים 1959 (התוכנית הכושלת) ולאחר מכן ב- 1967.
ניתן לראות בתרשים הנ"ל, שככל שהמדינות היו מפותחות יותר – כך המחלה דעכה באופן מהיר יותר. באירופה, אבעבועות שחורות כבר לא הייתה מחלה אנדמית באף מדינה בשנת 1953. במרכז אמריקה המחלה מוגרה בין השנים 1920 ועד 1951, גם כאן, שנים לפני תוכניות החיסונים העולמיות למיגור המחלה. בארה"ב, כבר בשנת 1926 מחלת האבעבועות השחורות ה "קלאסית" (variola major) נעלמה, ורק המחלה הקלה (variola minor), בה שיעור התמותה היה כ- 1% בלבד או פחות, נותרה עד שנות ה-40 המאוחרות. בין השנים 1950-1958 החלו מבצעי מיגור מקומיים בדרום אמריקה ובשנת 1958 המחלה נותרה אנדמית בשש מדינות בלבד.
בניגוד לעולם המפותח, המחלה לא דעכה במקביל בקצב דומה באסיה ואפריקה. בשנת 1958 המחלה עדיין הייתה אנדמית בכ- 40% ממדינות אסיה. באפריקה, למרות עליות וירידות, בשנת 1958 המחלה הייתה אנדמית ברמה דומה לזו שהייתה עשרים שנה קודם לכן. בין הגורמים שהחזירו את המחלה לאזורים בהם כבר נעלמה, ניתן לציין את מלחמת העולם השנייה. בשנת 1966, עשור לאחר הכרזת ארגון הבריאות העולמי על מבצע עולמי למיגור אבעבועות שחורות, המחלה עדיין הייתה אנדמית ב- 27 מתוך 47 מדינות אפריקה.
בשנת 1967, ערב תחילת מבצע החיסון המואץ, המחלה כבר לא הייתה אנדמית כלל במרבית מדינות העולם המערבי, לרבות אירופה, ארה"ב, אוסטרליה, יפן, סין ורוסיה, אלא רק ב- 31 מדינות מתפתחות בלבד (בהן מדינה אחת בכל דרום אמריקה: ברזיל), כמו בורונדי, קונגו, אתיופיה, קניה, רוואנדה, אוגנדה, זמביה, אפגניסטן, הודו, אינדונזיה, נפאל ותימן (עמ' 518). כלומר, גם אם נשייך את כל הירידה בתחלואה החל משנת 1967 למבצע החיסון לבדו – הוא לא היה רלוונטי לכ- 90% מתושבי העולם בכלל, ולעולם המערבי שבו נרשמה ירידה דרמתית עד אז בכל המחלות הזיהומיות בפרט.
דוגמא קלאסית למיגורה של מחלה זיהומית בקהילה, ללא התערבות, ניתן למצוא בתיאור האפידמיולוגיה של האבעבועות השחורות בכפר בנין באפריקה, בו גרים כ- 300 בני אדם ב- 59 בתים. למחצית התושבים, כמו גם למחצית מהחולים, היו צלקות שהעידו על התחסנות ישנה לאבעבועות שחורות: "הדבקה באבעבועות השחורות נבלמה כאשר כמות האנשים השוהים בקרבה אינטימית ולאורך זמן לחולה הגיעה לרוויה. אפילו בקרב בני הבית של החולה המחלה לא הייתה מאד מדבקת. בשל תבנית זו של התפשטות המחלה אין זה מפתיע שמחלת האבעבועות השחורות מוגרה ממרבית מדינות אפריקה בקצב הרבה יותר גבוה מאשר העריכו מלכתחילה" (ע. 204). יש לציין שאפידמיולוגיה דומה מתוארת באזורים עם פיזור אוכלוסייה גדול, גם בהודו, להבדיל מהערים הצפופות. דוגמא קיצונית אף יותר היא אוכלוסיית הנומדים באפריקה, החיים בעיקר באוויר הפתוח, שם 98.2% מהתפרצויות האבעבועות השחורות דעכו מעצמן די מהר, בהיעדר הדבקה (ע. 205).
הצפיפות בערים סיפקה עדויות לכשל החיסונים במניעת התפשטות המחלה ("חסינות העדר"): בעיר להור בפקיסטן, בשנת 1971, המחלה נמשכה במשך כל השנה, למרות שיעור כיסוי חיסוני של 93% (כתוצאה מחיסון או מחלה טבעית). ההסבר של החוקרים: אפקט החיסון פג עם הזמן, וכיסים של "בלתי מחוסנים" (ע. 206). באינדונזיה דווח על "אחת ההדגמות הברורות והמוקדמות לחוסר היעילות של מבצעי חיסון המוני כאמצעי היחיד במיגור מחלת האבעבועות השחורות במדינות צפופות אוכלוסין". שיעור הכיסוי החיסוני בלהור עמד על כ- 90% (ע. 206).
החשיבות של דוגמאות מתועדות אלה בהערכת תרומתו של החיסון בהפחתת התחלואה מהמחלה הינה משמעותית. הן מדגימות שניתן להשיג שליטה אפקטיבית בהתפשטות המחלה באמצעות תזונה, הקטנת צפיפות, היגיינה ובידוד, ובאמצעים נוספים. אז איך ניתן לקבוע מה תרם יותר: ההתערבות עם החיסונים, או אמצעי שליטה סביבתיים/התנהגותיים אלו? מהרגע שיש חיסונים, יש נטייה לשייך להם את כל ההישג.
מספר מאמרים מציינים את תרומתם המוגבלת של החיסונים, בהשוואה לתרומה המשמעותית יותר של שיפור התזונה, ההיגיינה והתנאים הסביבתיים. במאמר מרכזי אשר בחן רישומים ופרסומים רשמיים באנגליה ובוולס, התרומה של חיסוני האבעבועות השחורות בהפחתת התמותה מהמחלה חושבה לכדי חלק העשרים (1/20) בלבד[2]Thomas Mckeown , R. G. Record & R. D. Turner (1975) An interpretation of the decline of mortality in England and Wales during the twentieth century, Population Studies, 29:3, 391-422, DOI: 10.1080/00324728.1975.10412707.
בנוסף, מחלות זיהומיות ומדבקות אחרות הופיעו ונעלמו לאורך ההיסטוריה – ללא חיסונים כלל. מגפת הדבר קטלה עשרות מיליונים במאה ה-14. עד המאה ה-17, צרעת ועגבת היו מחלות נפוצות יותר מאבעבועות שחורות באירופה. במילים אחרות, סמיכות זמנים בין מועדי הופעת החיסונים למגמה של ירידה יחסית בתחלואה או בתמותה ממחלה, איננה מלמדת בהכרח על קשר סיבתי בין השניים. אדרבא – מחלות אחרות להן כלל אין חיסונים מדגימות כי ישנם גורמים אחרים, שאינם חיסונים, העשויים להשפיע על תפוצתם עד כדי היעלמות מוחלטת. ובכל זאת, העדות העיקרית המוצגת בפנינו כאסמכתא למיגור מחלת האבעבועות השחורות (ומחלות אחרות) בעקבות החיסונים – הינה הקשר של סמיכות זמנים זו. האמונה כי החיסונים הם הגורם העיקרי האחראי להפחתה בתחלואה כל כך מושרשת, עד כי חוקרים רבים כלל אינם מעלים את האפשרות שגורמים אחרים תרמו לירידה זו. מהרגע שבו נעשה שימוש בחיסונים – ההנחה היא כי כל ירידה בתחלואה או בתמותה המגיעה לאחר מכן – שייכת באופן ישיר לחיסונים.
ירידה עולמית ומתמדת בתמותה ממחלות זיהומיות
הנתונים מן המחצית הראשונה של המאה ה-20 מצביעים על ירידה מובהקת בתמותה ממחלות זיהומיות בכל העולם, גם במחלות אשר לא היה כנגדן חיסון.
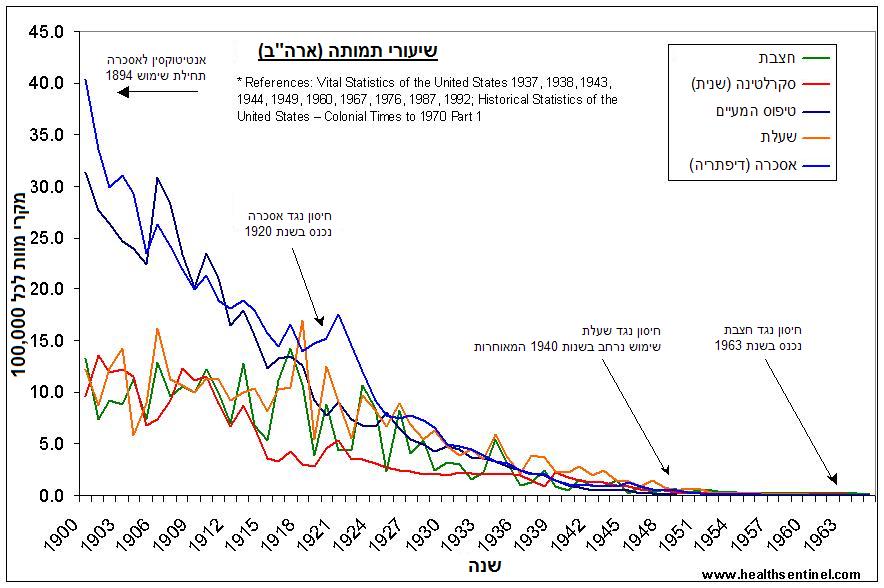
שיעורי התמותה ממחלות זיהומיות בארה"ב, 1900-1963
בארה"ב לדוגמא, התמותה מכל המחלות הזיהומיות ירדו בתיאום במחצית הראשונה של המאה הקודמת. גם מחלת הסקרלטינה המופיעה בתרשים זה, למרות שמעולם לא פותח כנגדה חיסון, דועכת בצד הירידה בתמותה מכל המחלות הזיהומיות האחרות.
גם מחלת האבעבועות השחורות, כפי שמראה התרשים הנ"ל, ירדה בתקופה זו בדיוק, בכל אזורי העולם, למרות שונות גדולה מאד במידת ההתערבות עם החיסונים באזורים השונים.
ניתן לראות תרשימים נוספים ממדינות אחרות ולקרוא עוד על תפקיד החיסונים במיגור המחלות הזיהומיות במאמרים אחרים באתר הבוחנים את החיסונים בהיסטוריה.
על הגורמים לתחלואה ולתמותה של ילדים בהיקפים מבהילים במאה ה-19 ובמחצית הראשונה של המאה ה-20 ניתן לקרוא בפירוט רב בספרם של ד"ר סוזן האמפריז ורומן ביסטריאניק: Dissolving Illusions: Disease, Vaccines and the Forgotten History. נראה כי תנאי התברואה וההיגיינה המחפירים ועבדות ילדים בתנאים קשים לאורך 12 שעות ביום, היו הגורמים העיקריים למותם של ילדים ומבוגרים רבים מהמחלות הזיהומיות אשר שגשגו שם. המחברים מציעים מספר פרקים לקריאה חופשית באתר הספר. פרקים אלו כוללים תיעוד היסטורי מפורט ומלווה בתמונות של התנאים המזעזעים בהם חיו השכבות הנמוכות בחברה, שהיוו קרקע פורייה להתפרצות מחלות, ואת המחיר הבלתי נתפס שהן גבו מהתושבים המסכנים, שמעטים מהם זכו לראות את גיל 40.
האם החיסון נגד אבעבועות שחורות הסב יותר נזק מתועלת?
קשה מאד לאתר מידע מהימן אודות תופעות הלוואי מהחיסון, בשל הזמן הרב שעבר מאז נעשה בו שימוש, ההתנגדות הממסדית להכיר בנזקי החיסונים והקיבעון המחשבתי של צוותי הרפואה המביא אותם לפסול במהרה כל קשר אפשרי בין תופעות לוואי לבין החיסון.
עם זאת, קיימים דיווחים על פגיעות מזעזעות למדי במהלך המאה ה-19 ותחילת המאה ה-20, בספר "זוועות החיסונים" משנת 1920.
גם מהתיעוד של הפגנות כנגד כפיית חיסונים ניתן להבין שהרקע היה התקוממות כנגד התמותה בילדים אשר נגרמה מהחיסון עצמו – הרבה מעבר לשיעור התמותה מהמחלה, כמו בהפגנה המוזכרת במאמר זה שנערכה בקנדה בשנת 1919, ובמיוחד מהעולה במקרה המפורסם של העיירה לייכסטר באנגליה, שם דאגו לבודד את החולים על מנת למנוע את הפצת המחלה ונאבקו במקביל בחובת החיסונים[3]Dissolving Illusions: Disease, Vaccines and the Forgotten History, Dr. Suzanne Humphries, MD, and Roman Bystrianyk. לאחר מאבק ציבורי ממושך, הצליחו תושבי לייכסטר לבטל את חובת החיסונים בעירם. בעקבות זאת, שיעורי התמותה ממחלת האבעבועות השחורות בעיירה ירדו באופן משמעותי.
הערכת תופעות הלוואי החמורות מהחיסון
רמז מהשנים האחרונות מגיע באופן מפתיע דווקא מישראל. כתבה בתכנית "60 דקות" ברשת CBS משנת 2002, עסקה ברעיון לחסן חיילים וצוותי רפואה כנגד אבעבועות שחורות, מחשש למתקפה צבאית באמצעות הנגיף[4]CBS News, David Kohn, The Most Dangerous Vaccine, 11 December 2002.
בכתבה, המתארת את החיסון נגד האבעבועות השחורות בתור "החיסון המסוכן ביותר שקיים", מצטטים נתונים שונים באשר לשיעור תופעות הלוואי החמורות מחיסון זה. ד"ר פול אופיט, אפידמיולוג מוביל ותומך נלהב של חיסונים, טען כי שיעור תופעות הלוואי עומד על 15 מקרים לכל מיליון מתחסנים כולל מקרי תמותה. מחקר משנת 1969 מצא שהמספר גבוה מכך ועומד על 74 מקרים לכל מיליון מתחסנים. הנתונים הגבוהים ביותר הגיעו מישראל בשנת 2002 אשר החלה לחסן עובדי בריאות כנגד אבעבועות שחורות, חיסון אשר הופסק לאחר מספר תופעות לוואי קשות וסירוב עובדי הבריאות להמשיך להתחסן. הנתונים מישראל מצביעים על שיעור של 133 מקרים של תופעות לוואי חמורות לכל מיליון מתחסנים. מחקר נוסף משנת 2003 המרכז נתוני ארבעה סקרים גדולים בארה"ב מצביע על נתונים גבוהים אפילו מזה, עם שיעור של 11 מקרי מוות מדווחים לכל מיליון מתחסנים[5]Fulginiti, V. A., Papier, A., Lane, J. M., Neff, J. M., Henderson, D. A., Henderson, D. A., … O’Toole, T. (2003). Smallpox Vaccination: A Review, Part II. Adverse Events. Clinical Infectious Diseases, 37(2), 251–271. doi:10.1086/375825. מערכות המידע על תופעות לוואי מחיסונים סובלות מתת דיווח חמור, דבר המצביע על כך ששיעור תופעות הלוואי מהחיסון, ככל הנראה, גבוה בהרבה מהנתונים הקיימים.
הערכת הסיכון ממחלת האבעבועות השחורות
נתונים סטטיסטים אודות תחלואה (ובאופן חלקי תמותה) במדינות השונות החלו להירשם רק בשנת 1920 ואילך. גם נתונים אלו סובלים כנראה מתת-דיווח, לפחות בחלק מהמדינות.
קיימים שלושה אתגרים מהותיים בהערכת שיעורי התחלואה והתמותה מאבעבועות שחורות:
1. שונות גדולה מאד באפידמיולוגיה של המחלה בין מדינות שונות. לדוגמא: ברוסיה, המחלה הייתה נרחבת (800 מקרים מדווחים לכל מיליון בשנת 1920), אולם באוסטרליה וניו-זילנד המחלה כמעט לא הורגשה.
2. הקושי לבודד את השפעת החיסונים שניתנו, במדינות בהן ניתנו, מגורמים אחרים המשפיעים על האפידמיולוגיה של המחלה. צפיפות האוכלוסייה, מדיניות בידודים ותברואה, הקפדה על דיווחים, מדיניות החיסונים ושיעורי ההתחסנות – גורמים אלו היו שונים מאד בין מדינה ומדינה.
3. בחירת נקודת הזמן לדגימת נתוני התחלואה והתמותה. כפי שראינו, כל המחלות הזיהומיות רשמו ירידות משמעותיות ביותר במחצית הראשונה של המאה הקודמת, כמו גם אבעבועות שחורות. עד שנת 1935, שיעורי התחלואה באבעבועות השחורות ירדו בכל מדינות אירופה כמעט לגמרי (ראו בתרשים). ההבדלים בין נתוני התחלואה בשנת 1920ובשנת 1950 מאד משמעותיים.
"מקום טוב באמצע" יהיה מדינות אירופה. טבלת הבסיס תהיה לפיכך: מספר מקרים מדווחים לפי מדינות נבחרות באירופה, בין השנים 1920 עד 1950 (עמ' 318):

מספר מקרים מדווחים אבעבועות שחורות לפי מדינות נבחרות באירופה, בין השנים 1920 עד 1950
בהנחת גידול לינארי באוכלוסייה בין השנים 1920 עד 1950, לאחר חישוב שיעור המקרים המדווחים לכל מיליון, מתקבלים המספרים הבאים, בממוצע על פני כל המדינות:
בשנים 1921-1925: 51 מקרים מדווחים לכל מיליון.
בשנים 1930-1950: 18 מקרים מדווחים לכל מיליון.
למרות ששנת 1920 מציגה מספרים גבוהים במיוחד, ניתן לראות אותם כחריגים וקשורים לכך שזוהי שנת הדיווח הראשונה ונתונים משנים קודמות השתרבבו לדיווח.
אם נניח שיעור תמותה ממוצע של 20% (אופייני למחלה הקשה, Variola Major), נגיע לשיעורי תמותה ממוצעים של:
בשנים 1920-1925: 10 מקרי מוות מדווחים לכל מיליון.
בשנים 1930-1950: 4 מקרי מוות מדווחים לכל מיליון.
שיעורי התמותה המחושבים כאן מהווים החמרה משמעותית, הואיל ובאירופה בתקופה זו דווקא המחלה הקלה יותר, Variola Minor, הייתה הנפוצה עם שיעורי תמותה של 1% או פחות.
סיכום: תועלת אל מול סיכון מהשימוש בחיסוני האבעבועות השחורות
נסדר את שיעורי התחלואה והתמותה מהמחלה לעומת שיעורי תופעות הלוואי הקשות והתמותה מהחיסון:

* המספרים בטבלה מייצגים ממוצע שנתי על פני התקופה הנבחנת, לכל מיליון באוכלוסייה
מאחר והשאלה המרכזית המעניינת אותנו כאן הינה חישוב התועלת/סיכון מהשימוש בחיסונים, נקודת המוצא שלנו גורסת כי ככל שניתן לצמצם תחלואה ותמותה ללא התערבות רפואית (למשל, באמצעות שיפור התזונה, אספקת מים נקיים, תברואה, בידוד חולים וכיוב') – יש קודם כל להשתמש באמצעים אלו. את יתרת התחלואה והתמותה שלא ניתן להפחית באמצעים אלו – נרצה לנסות להפחית באמצעות התערבות כמו חיסונים, ואת חשבון התועלת/סיכון יש להחיל על השלב האחרון הזה בתהליך.
ניתן לראות שאפילו בתחילת המאה, לא נראה כי לשימוש בחיסון היה יתרון על פני המחלה, אלא להיפך: החיסון פגע בצורה קשה בהרבה יותר אנשים מאשר המחלה עצמה. יתרה מזו, מרבית האנשים שחלו במחלה – החלימו ממנה לגמרי. פגיעות מסוימות מהחיסון (כמו דלקת במוח) הותירו נכות לכל החיים.
ככל שמתקדמים בציר הזמן, עם מגמת השיפור הכולל בתזונה, בתנאי התברואה ובטיפול בקהילה – מחיר השימוש בחיסונים הולך ונהיה גבוה יותר ויותר. כמעט פי 3 מקרי תמותה מהחיסון בהשוואה למקרי התמותה מהמחלה באמצע המאה.
סיכום
החיסון כנגד אבעבועות שחורות הפך לסמל של ניצחון החיסון על המחלה ומיגורה מן העולם, שלא בצדק. הנתונים שנאספו לגבי המחלה ודרכי הטיפול בכל מדינה ומדינה מצביעים על תרומה שולית מאד לחיסון במלחמה במגיפות של סוף המאה ה-19 ותחילת המאה ה-20, לרבות אבעבועות שחורות. מדינות שונות אשר נקטו צעדים שונים, קיבלו את אותה התוצאה ללא קשר לרמת חיסון האוכלוסייה. ממצאים אלו מציבים סימן שאלה על התייחסות העולם לתרומת החיסון במיגור מחלת האבעבועות השחורות, ומעמידים באור מאד שלילי את תועלת החיסון לעומת הסיכון הכרוך בו.
מקורות מידע[+]
| ↑1 | Smallpox and its Eradication, F. Fenner, D. A. Henderson, I. Arita, Z. Jezek, I.D. Ladnyi, HISTORY OF INTERNATIONAL PUBLIC HEALTH, No. 6, WHO 1988 |
|---|---|
| ↑2 | Thomas Mckeown , R. G. Record & R. D. Turner (1975) An interpretation of the decline of mortality in England and Wales during the twentieth century, Population Studies, 29:3, 391-422, DOI: 10.1080/00324728.1975.10412707 |
| ↑3 | Dissolving Illusions: Disease, Vaccines and the Forgotten History, Dr. Suzanne Humphries, MD, and Roman Bystrianyk |
| ↑4 | CBS News, David Kohn, The Most Dangerous Vaccine, 11 December 2002 |
| ↑5 | Fulginiti, V. A., Papier, A., Lane, J. M., Neff, J. M., Henderson, D. A., Henderson, D. A., … O’Toole, T. (2003). Smallpox Vaccination: A Review, Part II. Adverse Events. Clinical Infectious Diseases, 37(2), 251–271. doi:10.1086/375825 |

